監修 広島大学病院 周産母子センター 准教授
阪埜 浩司 先生
子宮頸がんに関するみなさんからよくある質問に、わかりやすく回答しています。
目的からQ&Aを探す
あなたの状況からQ&Aを探す
子宮頸がん みんなのQ&A
閉経前の不正出血には、排卵に伴うもの、ストレスや不規則な生活によるホルモンバランスの乱れが原因のものがありますが、がんなど重大な疾患が原因の可能性もあります。自己判断はせず、かかりつけの婦人科医を受診することをおすすめします。
性器に傷がある、炎症がある、子宮腟部びらん(子宮入口が赤く見える状態のことで、異常ではありません)などの理由が考えられますが、ほかに子宮頸がんの症状である可能性もあります。
性交による痛みや出血の原因としては、性交の刺激によるもののほか、がんなど重大な疾患も考えられます。自己判断はせず、かかりつけの婦人科を受診することをおすすめします。
子宮頸部にヒトパピローマウイルス(HPV)が感染することで発症します。
詳しくは、「子宮頸がんはなぜ起こるの?」をご参照ください。
初期症状はほとんどありませんが、性交後の出血が認められることがあります。
詳しくは、「子宮頸がんの症状は?」をご参照ください。
お勤めの方は職場の定期健康診断や人間ドック、それ以外の方はお住まいの自治体と提携する医療機関で受けることができます。
子宮頸がん検診は、20歳以上の女性を対象に広く行われています。企業の健康保険組合や市区町村からの助成金で費用の一部が賄われるため、一部の自己負担で検診を受けることが可能です。
詳しくは、「子宮頸がん検診って?」をご参照ください。
がんが疑われる、またはこれからがんに進行する可能性のある病気に由来する細胞を認めた、ということです。精密検査で、異常の内容を確定させることが重要です。
子宮頸がん検診の目的は、多くの人をふるいにかけ、子宮頸部に精密検査が必要な異常がある人を抽出することです。結果が異常ありだったからといって不安になりすぎず、速やかに婦人科で精密検査を受けるようにしましょう。
がんの発症につながるHPVへの感染を調べるハイリスクHPV検査、子宮頸部を拡大鏡で観察するコルポスコピー、病変部位を採取して調べる生検が行われます。
検診結果異常ありのうち、がんに進行することのある病気(子宮頸部異形成)の可能性があるASC-USでは、がんに関連するHPVに感染しているかどうかを調べるハイリスクHPV検査を受けます。これは、子宮頸部の細胞を採取して行われます。その他のコルポスコピー、生検は、異常ありと診断されたすべての人で行われます。いずれも婦人科の外来で受けることのできる検査ですので、速やかに受診するようにしましょう。
子宮頸がん検診の精密検査は、がんまたはがんに進行する病気が疑われる異常に対し、その原因を確認するものです。すでに発症しているがんを調べるためのものではありません。
子宮頸がん検診の目的については「Q.子宮頸がん検診の結果が「異常あり」だったら、がんが見つかったということですか?」、精密検査の内容については「Q.子宮頸がんの精密検査ってどんなことをするのでしょうか?」をご参照ください。
子宮頸部の細胞がHPVへの感染によって変化し、正常とは異なった形の細胞ができた状態です。必ずしもがんに進行するわけではありません。
HPVはありふれたウイルスのため、感染してしまっても自然免疫でウイルスが排除される場合がほとんどです。しかし何らかの原因で感染が持続してしまうと、それによって異型細胞が生まれます。異型細胞が生まれてすぐの軽度異形成からごく初期の上皮内がんに進行するのは、5~10%と言われています1)。
- 1)日本婦人科腫瘍学会編:患者さんとご家族のための子宮頸がん子宮体がん卵巣がん
治療ガイドライン 第3版,金原出版,2023,p.18
現時点では異常が見つからなかった、ということにすぎません。定期的に検診を受けるようにしましょう。
皮膚や粘膜に存在するありふれたウイルスで、100種類以上のタイプがあります。子宮頸がんに関連するのはこのうちの13種類とされており、それ以外のタイプのHPVでがんを発症することはないと考えられています1)。
- 1)NCI fact sheet "HPV and Cancer" https://www.cancer.gov/about-cancer/causes-
prevention/risk/infectious-agents/hpv-and-cancer(別ウィンドウで開きます)(2025年9月参照)
子宮頸がん予防ワクチンの接種により、子宮頸がんの原因であるHPV感染、またHPV感染による子宮頸部異形成を予防することができます。それにより、子宮頸がんの発症を予防できることが期待されます。
子宮頸がん予防ワクチンについて詳しくは、「子宮頸がん予防ワクチンって?」をご参照ください。
コンドームを継続的に使用することで、子宮頸部がHPVに感染する機会が減少することは報告されています1)。しかしHPVはコンドームでカバーできない肛門などにも存在するため、完全な予防策ではありません。
子宮頸がん予防ワクチン接種と定期的な検診が、現時点では子宮頸がんの最も効果的な予防策だと考えられます。
- 1)Winer RL, et al.:N Engl J Med 2006;354:2645-54.
小学6年生~高校1年生(11歳~16歳)の女子であれば、お住まいの市区町村にて、公費負担で接種を受けることができます。それ以外の年齢の方は、クリニックなどで自費で接種することが可能です。
詳しくは「子宮頸がん予防ワクチンって?」をご参照ください。
ワクチンには体内のウイルスを除去する効果はないので、すでにハイリスクHPVに感染している場合は、ワクチンを受けても子宮頸がんになる可能性があります。
そのため、性交渉を経験する前にワクチンを接種することが最も効果的とされています1)。
- 1)日本産科婦人科学会:子宮頸がんとHPVワクチンに関する正しい理解のために
ワクチンを受けても、定期的な検診は受けましょう。ワクチンによる予防には限界があります。
「Q.子宮頸がん予防ワクチンを受ければ、もう子宮頸がんにはならないのですか?」で回答しているように、HPVワクチンには体内のウイルスを除去する効果はないため、すでに子宮頸がんの原因となるウイルスに感染している場合は、いずれ子宮頸がんを発症する可能性があります。また、現在日本で使われているワクチンでは防げないHPVの種類に感染することにより、子宮頸がんを発症する可能性もあります。HPVワクチンで予防できるHPVのタイプについては、「子宮頸がん予防ワクチンの種類」をご覧ください。
皮膚や粘膜に存在するありふれたウイルスです。最大で女性の80%は、生涯のうちに一度はHPVに感染すると言われています1-3)。
いわゆるイボの原因となるウイルスですが、ハイリスクHPVと呼ばれるタイプのものは、子宮頸がんのほか肛門がん、腟がんなどの発症にも関わっています。
- 1)Brown DR, et al.:J Infect Dis 2005;191:182-192.
- 2)Koutsky L.:Am J Med 1997;102:3-8.
- 3)Bosch FX, et al.:J Natl Cancer Inst Monogr 2003;31:3-13.
副反応として、注射部位の一時的な痛みや腫れが約8割の方に生じるとされます1)。また全身の痛みや運動障害が起きたという報告があり、これについてはワクチンとの因果関係は証明されていません2)。
国では、子宮頸がん予防ワクチンの安全性担保のため、ワクチンとの因果関係の有無に関わらず、接種後の健康状態の変化事例を収集し、専門家による評価を実施しています。しかし全身の痛みや運動障害については十分な情報提供ができないために、子宮頸がん予防ワクチン接種の積極的勧奨は2022年3月まで差し控えられていました。現在は積極的勧奨が再開されていますが、接種の際は、ワクチンの効果とリスクをよく理解し、ワクチンがご自分にとって必要かどうかをよく考えてみましょう。
- 1)日本産科婦人科学会:子宮頸がんとHPVワクチンに関する最新の知識と正しい理解のために 第5版
(2023年4月1日) - 2)厚生労働省:HPVワクチンの接種に当たって 医療従事者の方へ(2023年3月版)
子宮頸がんの原因はHPVへの感染であるため、遺伝は関係しません。
同じ子宮のがんですが、がんのできる部位、原因、好発する年齢など、全く異なるがんです。
子宮頸がんは、子宮入り口の子宮頸部にできるがんです。原因はヒトパピローマウイルス(HPV)への感染であり、発症のピークは30歳~40歳代ですが、近年は20歳代に急増しています。初期の自覚症状がほとんどないため、定期的な検診が早期発見のポイントとなります。
一方の子宮体がんは子宮奥の子宮内膜にできるがんで、多くは女性ホルモンのエストロゲンが発症に関与しています。また、食生活の欧米化との関連もあると言われており、閉経前後の50歳代に多いですが、40歳代を中心に増加傾向にあります。

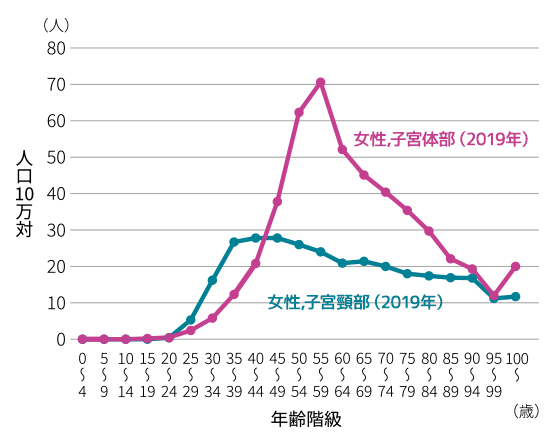
【調査方法】
地域がん登録全国実測値を基に人口10万人あたりの年齢階級別合計罹患率を推計した。
- 国立がん研究センターがん情報サービス「がん登録・統計」
年齢階級別罹患率(女性、全年齢)
出産することが可能な場合もあります。
妊娠時の検査の一環として子宮頸がん検診が行われるため、妊娠中の子宮頸がんの多くはごく初期の状態か前がん病変の段階で発見されます。妊娠中であっても、治療法に大きな違いはありません。
ⅠB期以上の浸潤がんの場合は、妊娠を継続するかどうかを含めて、ご家族や担当の医師と十分に話し合い、納得して治療を進めることが大切です。
前がん病変である子宮頸部高度異形成や扁平上皮がんの段階か、がんを発症していても狭い範囲にとどまり一定の条件を満たすものであれば、妊娠・出産機能を残して治療することが可能です。治療後の妊娠・出産に備え、産科との連携が可能な医療機関での治療が望ましいです。
妊娠の可能性(妊よう性)を残す治療が適応となるためには、下記の条件を満たす必要があります。(①または②)
- ①子宮頸部高度異形成または扁平上皮がんであり、子宮頸部円錐切除術の切り口のがん細胞が陰性
- ②ⅠA期またはⅠB1期であり、がんのサイズが2cm以下/骨盤リンパ節への転移なし/ⅠB1期の場合は脈管侵襲なし、など一定の基準を満たす(基準は医療機関によって異なります)
上記の条件を満たしていれば、子宮の一部のみを切除する子宮頸部円錐切除術か、子宮のほとんどを温存する広汎頸部子宮摘出術で子宮の機能を保つことが可能です。
また卵巣については、再発可能性を含めて慎重に判断しながら、放射線治療の影響を受けないための処置を行い、機能を温存しながら治療を行います。(「卵巣、子宮を残す治療について」をご参照ください)なお妊娠を考慮した治療を受けるためには、治療後の妊娠・出産に備え、産科などとの連携の体制が整った医療機関に相談することが望ましいと考えられます。
がんの広がり方によって5年後の生存率は異なりますが、ごく初期に発見されれば、5年後の生存率は約9割です。
2022年の日本産科婦人科学会婦人科腫瘍委員会の報告1)によると、子宮頸がんの広がり方ごとの5年生存率は下記のとおりです。
- Ⅰ期(がんが子宮頸部だけに留まっている状態):92.3%
- Ⅱ期(がんが子宮頸部をこえて広がっているが、腟壁の下1/3または骨盤壁には達していない状態):76.2%
- Ⅲ期(がんが腟壁の下1/3または骨盤壁に達している状態):56.5%
- Ⅳ期(がんが膀胱や腸粘膜に転移している状態、小骨盤腔をこえて広がっている状態):32.2%
ワクチン接種と定期的な検診で、HPV感染予防および異常の早期発見に努めることが大切です。
- 1)日本産科婦人科学会 婦人科腫瘍委員会:日産婦誌;74(11):2263-2344, 2022
http://fa.kyorin.co.jp/jsog/readPDF.php?file=74/11/074112263.pdf(PDFファイルで開きます)
術前の検査から推定されたがんの広がりや深さを表しています。広がりや深さの程度によって、大きく4つに分類されています。
詳しくは、「治療の全体像」をご参照ください。
子宮頸がんには、子宮頸部の腟側にある扁平上皮細胞に発生する「扁平上皮がん」と、子宮側にある円柱上皮細胞に発生する「腺がん」があります。子宮頸がんの約2割が腺がんですが1)、扁平上皮がんに比べて治療が難しいとされています。
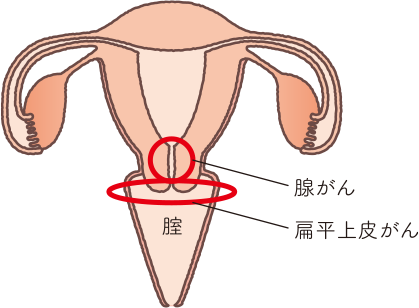
- 1)日本産科婦人科学会 婦人科腫瘍委員会:日産婦誌;69(3):1171-1216, 2017
がんになる前の前がん病変と呼ばれる状態で、がん細胞が子宮頸部の表面を覆っている上皮細胞内にとどまっているものです。子宮の一部を切除する子宮頸部円錐切除術のみで治癒できる場合もあります。
上皮内がんの治療について、詳しくは「子宮頸がんの手術内容」をご覧ください。
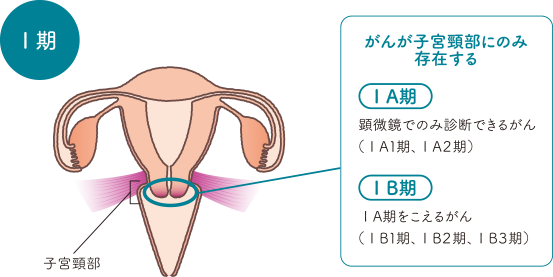
がんが子宮頸部内に留まっている状態です。この段階では、高い確率で完治を期待することができます。
- 日本婦人科腫瘍学会編:患者さんとご家族のための子宮頸がん子宮体がん卵巣がん治療ガイドライン 第3版,
金原出版,2023,p.31
Ⅰ期は、さらにⅠA期、ⅠB期の2つに分類され、それぞれがさらに分類されます。
ⅠA期 |
顕微鏡でのみ診断できる浸潤がんのうち、間質浸潤が5mm以下のもの |
|
|---|---|---|
ⅠA1期 |
間質浸潤の深さが3mm以下 |
|
ⅠA2期 |
間質浸潤の深さが3mmをこえるが、5mmをこえない |
|
ⅠB期 |
子宮頸部にとどまっている浸潤がんのうち、浸潤の深さが5mmをこえるもの(ⅠA期をこえるもの) |
|
ⅠB1期 |
腫瘍最大径が2cm以下 |
|
ⅠB2期 |
腫瘍最大径が2cmをこえるが、4cmをこえない |
|
ⅠB3期 |
腫瘍最大径が4cmをこえる |
|
ⅠA1期の治療
脈管侵襲が陽性の場合は子宮摘出と骨盤リンパ節の摘出を行います。脈管侵襲が陰性の場合はさらに2つに分類され、子宮頸部円錐切除術で切り口のがん細胞が陽性であれば単純子宮全摘出術、陰性であれば単純子宮全摘出術、妊娠を希望する場合は子宮摘出をせずに厳重管理、という方法がとられます。
ⅠA2期の治療
脈管侵襲が陽性の場合は子宮摘出と骨盤リンパ節の摘出、または放射線治療を行います。脈管侵襲が陰性の場合は子宮摘出と骨盤リンパ節の摘出を行います。
ⅠB期の治療
1期、2期とも子宮周囲を広く切除する広汎子宮全摘出が適用されます。手術の代わりに放射線治療(1期のみ)、または同時化学放射線療法を選択することが可能です。再発リスクに応じて、術後に追加の治療(主に同時化学放射線療法)が行われます。
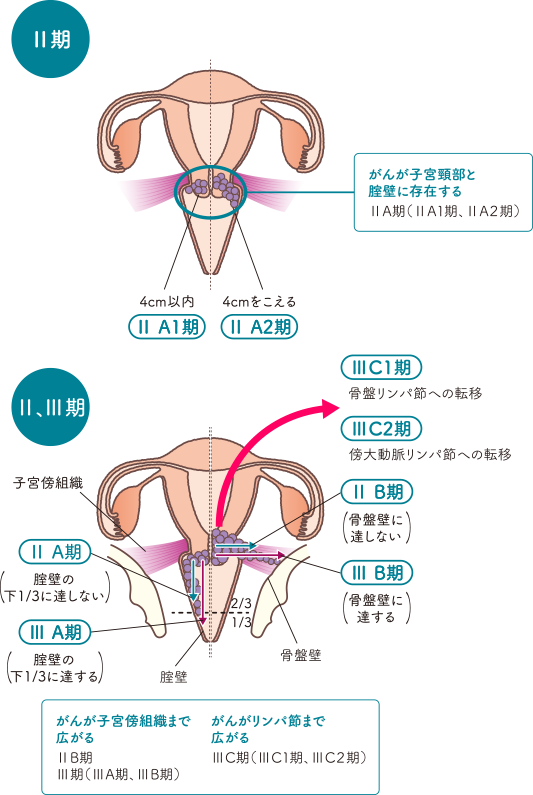
がんが子宮頸部をこえて広がりつつある状態です。
- 日本婦人科腫瘍学会編:患者さんとご家族のための子宮頸がん子宮体がん卵巣がん治療ガイドライン 第3版,
金原出版,2023,p.31
Ⅱ期は、さらにⅡA期、ⅡB期の2つに分類され、ⅡA期はさらに2つに分類されます。
ⅡA期 |
膣壁浸潤が膣壁上2/3にとどまっていて、子宮傍組織には浸潤していないもの |
|
|---|---|---|
ⅡA1期 |
腫瘍最大径が4cm以下 |
|
ⅡA2期 |
腫瘍最大径が4cmをこえる |
|
ⅡB期 |
子宮傍組織には浸潤していて、骨盤壁まで達していないもの |
|
Ⅱ期の治療
子宮周囲を広く切除する広汎子宮全摘出が適用されます。手術の代わりに放射線治療(ⅡA1期のみ)、または同時化学放射線療法を選択することが可能です。再発リスクに応じて、術後に追加の治療(主に同時化学放射線療法)が行われます。
がんが腟、骨盤にまで広がっている状態です。

- 日本婦人科腫瘍学会編:患者さんとご家族のための子宮頸がん子宮体がん卵巣がん治療ガイドライン 第3版,
金原出版,2023,p.31
Ⅲ期は、さらにⅢA期、ⅢB期、ⅢC期に分類されます。
ⅢA期 |
がんが膣壁下1/3に達しているが、骨盤壁までには達していないもの |
|
|---|---|---|
ⅢB期 |
子宮傍組織浸潤が骨盤壁にまで達しているもの、ならびに/あるいは明らかな水腎症や無機能腎が認められる(がん浸潤以外の原因を除く) |
|
ⅢC期 |
骨盤リンパ節ならびに/あるいは傍大動脈リンパ節に転移しているもの(rやpの注釈をつける) |
|
ⅢC1期 |
骨盤リンパ節にのみ転移している |
|
ⅢC2期 |
傍大動脈リンパ節に転移している |
|
Ⅲ期の治療
手術はせず、根治を目指した同時化学放射線療法を行います。
がんが膀胱や直腸の粘膜に達しているか、小骨盤腔をこえて広がっている状態です。
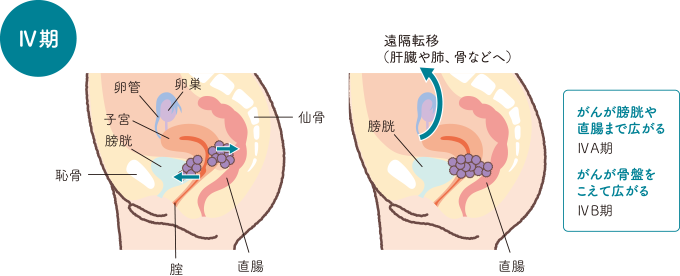
- 日本婦人科腫瘍学会編:患者さんとご家族のための子宮頸がん子宮体がん卵巣がん治療ガイドライン 第3版,
金原出版,2023,p.31
Ⅳ期は、さらにⅣA期、ⅣB期に分類されます。
ⅣA期 |
がんが膀胱粘膜または直腸粘膜への浸潤があるもの |
|
|---|---|---|
ⅣB期 |
がんが小骨盤腔をこえて広がるもの |
|
Ⅳ期の治療
ⅣA期では根治を目指した同時化学放射線療法が行われますが、ⅣB期では症状緩和などを目的とした化学療法、分子標的治療、免疫療法が行われます。
手術をしても、骨盤リンパ節への転移がある場合、転移はなくても脈管侵襲(がんが血管やリンパ管の中に入り込むこと)陽性の場合などは、再発する可能性が高くなります。
再発子宮頸がんの治療について、詳しくは「再発子宮頸がんに対する治療」をご覧ください。
切除範囲によって異なりますが、切除部分の小さい子宮頸部円錐切除術では1~2日、子宮をすべて摘出する単純子宮全摘出術では1週間程度、子宮周囲も含めて広く切除する広汎子宮全摘出術では3~4週間です。再発リスクによっては術後に放射線治療、同時化学放射線療法が行われる場合もあります。
手術後の再発を予防するためです。術後に治療するかどうかは、がんの広がりの程度やリンパ節転移の有無、血管やリンパ管内のがん細胞の有無などによって決まります。
化学療法、放射線治療の内容について詳しくは、「薬物療法:主にⅠB・Ⅱ期に対する手術後の再発予防、およびⅢ期・ⅣA期に対する治療として、放射線治療と併用して行われます」、「放射線治療:再発リスク中程度の場合は単独で行われますが、ほとんどの場合は化学療法と併用で行われます」をご覧ください。
子宮頸がんでは、主に放射線治療と抗がん剤治療を同時に行う同時化学放射線療法が行われます。そのため放射線治療のやり方によって通院間隔は異なります。
Ⅲ期とⅣA期に対する根治を目指した同時化学放射線療法では、注射薬を週1回、合計5~6回点滴投与するのが標準的なやり方です。実際に点滴する際は、抗がん剤以外に吐き気止めや水分補充のためのお薬も一緒に投与します。また点滴終了後にも吐き気止めや熱が出た場合の飲み薬が処方されることもありますので、医師・薬剤師の指示を守って服用するようにしましょう。
子宮頸がんに用いられる抗がん剤の主な副作用には、脱毛、手足のしびれ、吐き気・嘔吐などがあります。
副作用が辛い場合は、お薬の量を減らしたり、一時的に休薬するなどの対処法がありますので、医師に相談しましょう。
なおⅣB期に対する症状緩和を目的とした薬物療法では、分子標的治療薬※1、免疫チェックポイント阻害薬※2も用いられることがあります。これらのお薬の主な副作用は高血圧や出血、傷の治りにくさ、間質性肺疾患、腸の炎症や重度の下痢などで、従来の抗がん剤とは異なる症状が出ます。
- ※1特有の分子を狙い撃ちする薬剤
- ※2がん細胞に対する免疫細胞の攻撃力を活性化・持続される薬剤
主に通院で行われ、総治療期間は6週間程度です。通院間隔は治療のタイミングによって異なります。
治療中の副作用は吐き気や下痢などで、ほかに数年経ってからあらわれる副作用があります。
子宮頸がんに対する放射線治療には、何らかの理由で手術ができない患者さんのためのものと、術後の再発予防のためのもの、また根治を目指すためのものがあります。いずれも外部照射(体の外から骨盤部に放射線を照射する)と腔内照射(子宮および腟内に器具を留置して、患部に直接照射する)を目的に合わせて組み合わせるか、単独で行います。
外部照射:リニアックという装置を用いて、仰向けになって安静にした状態で10分程度の照射を行います。1日1回の照射を週5日、5~6週間程度行います。
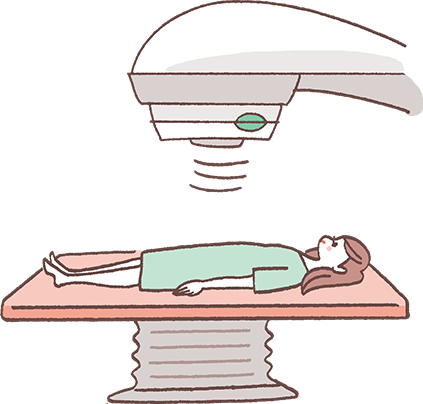
腔内照射:子宮腔および腟内に器具を入れるための前処置が、照射の数日~数時間前から必要になります。また器具挿入時に痛みがあるため、鎮痛剤を使います。1週間に1~2回の照射を合計で3~5回程度行います。照射時間は10~20分程度ですが、さまざまな処置を含めると1時間半くらいの時間がかかるようです。
治療中の副作用には吐き気や下痢、膀胱炎、免疫力の低下などがあります。
ほかに治療後数年経ってからあらわれる症状があり、主なものは直腸や膀胱の障害です。
術後に起きる可能性の高い腸閉塞、リンパ浮腫に備えることが必要です。広汎子宮全摘出術を行った場合は、排尿障害が起きることがあります。
腸閉塞
腸閉塞とは、腸が何らかの原因でふさがってしまうことでさまざまな症状があらわれる病態で、イレウスともいいます。発症時期や主な症状、治療法にはさまざまな種類がありますので、詳しくは医師の説明を受けてください。
イレウスを確実に予防できる手段は、今のところありません。自宅では、自分の体をよく観察し、症状に応じて救急受診することが重要です(下図参照)。
また、バランスのとれた食事を腹七・八分目程度にゆっくり食べる、消化の悪いものは控えめにする、水分を十分にとる、便秘に気をつけるなど腸を守る食生活を送ることも大切です。
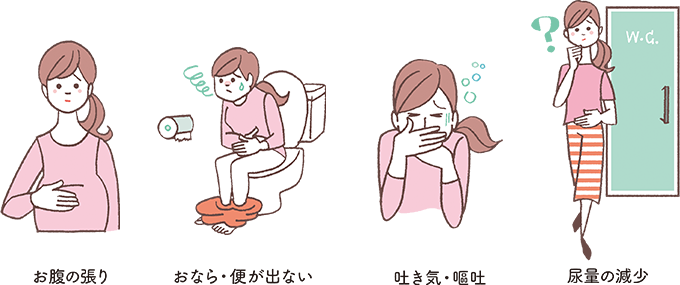
大至急、救急受診が必要な症状1)
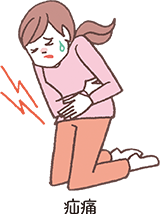
- 突然起こる反復性の激しい腹痛
- 痛む時間より痛まない時間の方が長い(間欠的な痛み)
- 痛む場所が移動していく
- 次第に腹部膨満や吐き気・嘔吐が起こる
- 1)日本婦人科腫瘍学会編:患者さんとご家族のための子宮頸がん子宮体がん卵巣がん治療ガイドライン 第3版,
金原出版,2023,p.213-214.より作成
リンパ浮腫・リンパ嚢胞
リンパ節を摘出したことにより、術後に浮腫(むくみ)や嚢胞(骨盤内にリンパ液の溜まった袋ができること)があらわれるものです。リンパ嚢胞はほとんどが経過観察で問題のないものですが、リンパ浮腫は発症すると治すことは難しく、生活に支障のあるものです。リンパ浮腫の予防法は特にないため、日常生活の中でできる対処法を行い、生活に支障のない状態を保つことが重要です。
下図は一般に考えられるリンパ浮腫への対処法ですが、自分に何が必要か、また詳しいやり方については、医師の指示を受けてください。
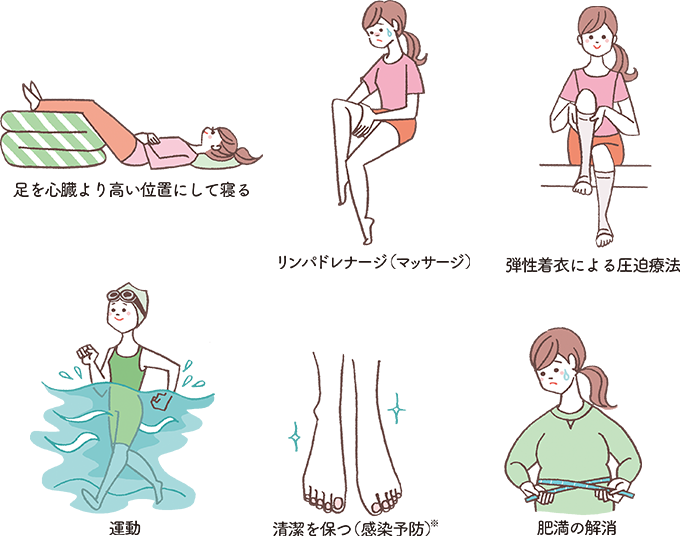
※リンパ液・血液の循環が悪い状態で感染を起こすと、蜂窩織炎(炎症によって皮下の組織にたんぱく質と水分がたまり、そこで固まってしまうこと)を起こす可能性があります。
排尿障害
子宮とともに骨盤内の自律神経を切除した場合は、一時的に、あるいは永続的に尿意を感じなくなったり、自分で排尿がうまくできなくなったり、無意識に尿がもれたりするなどの症状が出ることがあります。この場合は、時間を決めて自分でカテーテルチューブを尿道から膀胱に入れ、尿を体外に出す処置(間欠的自己導尿)が必要になります。
近年では、このような処置がなるべく不要になるよう、骨盤内の神経を損なわないような手術法の研究が急速に進んでいます。
十分に体力が回復し、術後の傷の状態が安定すれば性交渉は可能です。
ただし、手術後は、性交に関わる合併症が認められることが多くあります。具体的には腟の乾燥、性交痛、満足度の低下など、また心理的には性行為に対する興味の低下などです。
性交渉を持ちたいという希望がある場合は、主治医に確認するとともにパートナーとよく話し合い、二人にとって無理のないやり方を探してみてはいかがでしょうか。
がんは担当の医師だけでなく、他の医療職を含めたチーム体制で治療を行います。チームの中心は患者さんですから、気になることや悩みは、自分だけで抱え込まず、そばにいるスタッフを頼ってください。
がん治療にあたるチームには、主治医以外には看護師、薬剤師、リハビリに関する専門職などが加わります。また心の問題を扱う精神科医や心療内科医、臨床心理士が加わる場合もあります。これらのスタッフが患者さんを中心に協働し、患者さんを支えていくことがチーム医療です。ですから何かサポートが必要なとき、不安や心配事があるときは、ぜひ周囲のスタッフに話してみてください。
また、「がん相談支援センター」を活用することもできます。「がん相談支援センター」は、全国のがん診療連携拠点病院などに設置されている、がんに関する相談窓口です。他の病院にかかっている場合でも、患者さんやご家族も含め無料での利用が可能です。がんの診断から治療、治療後の生活や社会復帰など、がん治療に関わるあらゆる疑問や不安をご相談いただけます。相談は面談のほか、電話やメールでも可能です。また、匿名での相談も受け付けています。
がん相談支援センター(「Q.治療のことや症状のことなど、いろいろ話したいのですが相手がみつからなくて…」参照)では、活用できる助成金や支援制度のご紹介も行っています。社会保険の手続きなどについても相談することができますので、ぜひご活用ください。
病気や治療のことをよく理解し、納得して治療にあたるために、セカンドオピニオンを利用するとよいでしょう。
セカンドオピニオンとは、診断や治療について、現在の主治医とは違う医療機関の医師に第二の意見を求めることです。転院することではありません。
セカンドオピニオンを受ける際には、まず主治医の意見(ファーストオピニオン)をきちんと理解できていること、その上で、なぜ自分がセカンドオピニオンを受けたいのかをしっかり考えることが重要です。ファーストオピニオンに疑問や不安がある場合は、患者さんのことをいちばんよく診ている主治医にまず相談してみましょう。
セカンドオピニオンを受けている医療機関がわからない、主治医にセカンドオピニオンのことを言い出しづらいなどの問題がある場合は、がん相談支援センター(「Q.治療のことや症状のことなど、いろいろ話したいのですが相手がみつからなくて…」参照)に相談してみるとよいでしょう。